Oltre alle risorse economiche per garantire i servizi, mancano medici, infermieri e, in genere, c’è carenza di tutto il personale sociosanitario che dovrebbe occuparsi del rilancio del territorio, ma anche del riequilibrio dei servizi ospedalieri, a partire dai pronto soccorso. Ecco un’analisi Eurostat dei dati Ocse che mostrano il gap dell’Italia con gli altri Paesi Ue.
Il problema del personale è la prima tessera del puzzle da comporre per vedere realizzato il PNRR ed è l’allarme lanciato dalle Regioni: oltre alle risorse economiche per garantire i servizi, mancano medici, infermieri e, in genere, c’è carenza di tutto il personale sociosanitario che dovrebbe occuparsi del rilancio del territorio, ma anche del riequilibrio dei servizi ospedalieri, a partire dai pronto soccorso.
L’analisi della situazione italiana rispetto al panorama europeo (non solo dei Paesi UE e comunque anche a confronto – per le professioni di medico e infermiere di cui sono disponibili i dati nel rapporto Health at a Glance 2022 dell’OCSE – con i partner del G7 in quanto paesi maggiormente industrializzati e, quindi, con possibilità maggiori di sviluppo, anche dal punto di vista tecnologico, come lo stesso PNRR indica in molte delle sue “missioni”) emerge dal focus che Eurostat, ufficio statistico dell’Unione europea, ha recentemente condotto, anche alla luce degli ultimi dati forniti dall’edizione 2022 dei Health at a Glance dell’OCSE.
Al di là dei dati generali e di quelli riferiti alle differenze economiche per quanto riguarda medici e infermieri, già a suo tempo illustrati, Eurostat fa il confronto tra la situazione degli organici dei vari sistemi europei per le professioni e le attività di assistenza e consente di avere un quadro generale per quelle che considera le principali professioni da tenere “sotto osservazione”, sia dal punto di vista della distribuzione rispetto alla popolazione che in base alle funzioni svolte: medici, infermieri, ma anche ostetriche e, per la prima volta, il personale di supporto all’assistenza (considerando in questo capitolo sia gi operatori analoghi agli italiani operatori sociosanitari, sia i caregiver domiciliari anche non adeguatamente formati all’assistenza sanitaria, ma che comunque sono di supporto alle categorie più fragili per lo svolgimento delle attività quotidiane).
Il focus Eurostat poi, non si limita alla situazione degli organici, ma analizza anche i possibili sviluppi futuri in base alla formazione delle figure professionali considerate, ritenendo che proprio la formazione sia una delle chiavi di volta per colmare via via le carenze e, comunque, per riequilibrare le funzioni assistenziali in base allo sviluppo delle competenze e specializzazioni.
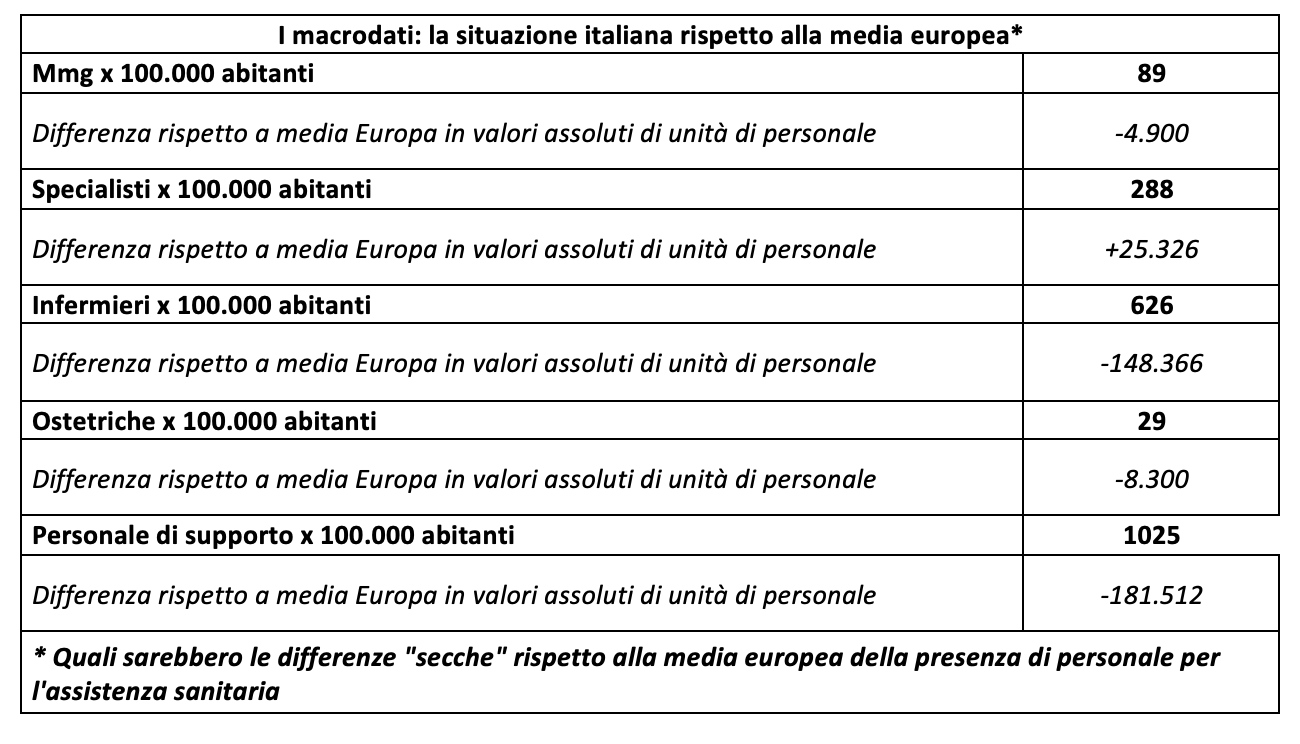
Per quanto riguarda l’Italia il quadro complessivo che emerge e quello più volte sottolineato, di un Paese in cui non mancano medici, ma di questi sono carenti alcune figure e specializzazioni. Ma se oggi sembrano non mancare sulla carta sappiamo bene che la sanità pubblica soffre invece una forte carenza. E altro dato allarmante i medici italiano sono i più anziani d’Europa. Numeri molto critici invece per quanto riguarda gli organici infermieristici i cui numeri sono “in riserva” sia per quanto riguarda la consistenza, sia, cosa più grave per le prospettive future, per la formazione e l’eventuale adeguamento al resto d’Europa (ma anche di molti Paesi OCSE) di responsabilità e competenze.
Ovviamente i numeri delle carenze non sono desumibili dai confronti tra Stati, perché la strutturazione dei vari sistemi sanitari è diversa e quindi diverse sono le esigenze, come anche Eurostat sottolinea. Nessuno può dire che, ad esempio, i medici in Italia sono “troppi” perché il loro rapporto su mille abitanti è maggiore delle medie internazionali, anche perché, come Eurostat evidenzia, ci sono settori in cui questo tipo di confronto mette in evidenza maggiori debolezze rispetto ad altri Paesi.
Ad esempio quello della medicina generale, dove l’Italia non è del tutto carente, ma ha perso circa 5mila medici in dieci anni, quelli che teoricamente dovrebbero essere recuperati per portare alla media europea il numero di MMG italiano ogni 100mila abitanti. E quelli attuali spesso non riescono a gestire il loro ruolo di filtro sul territorio per una carente organizzazione multiprofessionale dell’assistenza.
O anche, come evidenzia Eurostat, il bilanciamento di alcune specializzazioni (l’analisi Eurostat prende in considerazioni quelle presenti mediamente nel maggior numero di paesi in modo analogo) rispetto a patologie o esigenze di cura emergenti.
Così come non si può dichiarare che ci sia una carenza analoga a quella che deriverebbe, ad esempio, per gli infermieri, se ci si dovesse innalzare il loro rapporto su centomila abitanti ai valore delle medie OCSE: ne servirebbero circa 150mila in più di quelli attuali e non i 65mila indicati anche dalla Corte dei conti nella sua recente memoria sul NADEF (ottobre 2022) e dalla Federazione nazionale italiana degli infermieri che in questo senso, consapevole dell’impossibilità di reperire comunque in tempi brevi una tale forza lavoro, ha proposto una diversa organizzazione dell’assistenza, puntando su una maggiore responsabilità dei suoi professionisti verso la filiera assistenziale sociosanitaria (rispetto alla formazione e alla gestione di operatori di supporto nelle strutture e anche alla formazione dei caregiver domiciliari, analizzati da Eurostat nel capitolo sul “personale di supporto”), con uno sviluppo di ruoli e competenze che anche Eurostat indica nella descrizione della professione infermieristica nei Paesi analizzati.
E per le ostetriche, ulteriore esempio: i dati Eurostat evidenziano una carenza in Italia di circa 8.300 unità, ma anche in questo caso va considerata la struttura dei servizi, l’andamento demografico (con le nascite in forte calo), quello epidemiologico (con alcune patologie perinatali in aumento che possono aver bisogno di supporto e monitoraggio continuo) e l’organizzazione multiprofessionale dell’assistenza.
Ma la consistenza sulla base del rapporto con la popolazione è comunque indice della capacità di risposta dei servizi e della possibilità che questi possano svilupparsi, come il PNRR indica, soprattutto verso l’assistenza alla persona nella sua domiciliarità.
Giulio Nisi – QUOTIDIANO SANITA



